La chirurgie bariatrique consiste à réduire la taille de l’estomac et éventuellement la longueur de l’intestin. Il existe deux grandes approches :
- Les techniques restrictives pures visent à restreindre l’absorption des aliments en diminuant la capacité de l’estomac à recevoir des aliments et donc l’apport calorique journalier : anneau et sleeve gastrectomie pour les plus courantes. Avec ces techniques, les sécrétions intestinales sont maintenues.
- Les techniques mixtes restrictives et malabsortives consistent à la fois à réduire la quantité de nourriture et à « zapper » les sécrétions biliaires et pancréatiques : bypass pour la plus utilisée. Ces techniques entraînent une perturbation de l’absorption des graisses.
Vous vous demandez quelle opération sera la plus adaptée à votre profil ? Sachez qu’il n’existe aucune recommandation stricte permettant de répondre à cette question. Le choix de l’intervention se fait directement avec le chirurgien qui va la pratiquer.
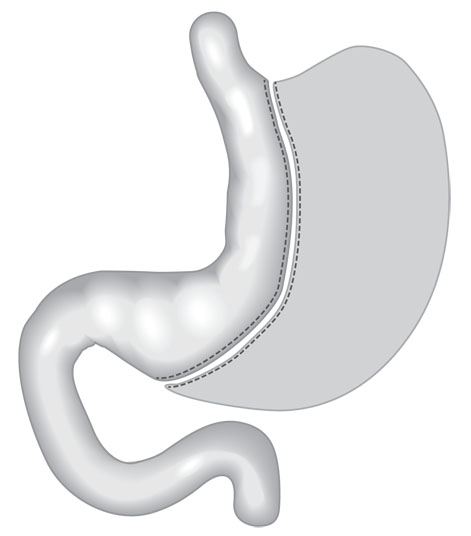
La sleeve gastrectomie
Durée de l’intervention : environ deux heures.
C’est l’opération la plus fréquente. Elle offre de meilleurs résultats, en termes de perte de poids et en termes d’effets secondaires par rapport à l’anneau gastrique et est moins agressive que le bypass puisqu’elle permet de conserver un tiers de l’estomac. Elle consiste à supprimer les deux tiers de l’estomac et notamment la partie qui présente le plus de cellules qui produisent la ghréline, une hormone qui agit au niveau du cerveau pour stimuler l’appétit. Lorsqu’on retire cette partie de l’estomac, la production de ghréline chute… et on a tout simplement moins faim ! Par ailleurs, comme l’estomac ne ressemble plus qu’à un tube de petit diamètre (volume de 15 à 20 ml soit environ celui d’un petit verre), il n’a plus la capacité d’assurer sa fonction de réservoir, ce qui limite la quantité de nourriture ingérée et engendre un sentiment de satiété précoce. Les aliments passent plus rapidement dans l’intestin grêle sans entraîner de problème de digestion. Le risque de carences nutritionnelles est donc limité mais néanmoins présent, ce qui nécessite un suivi.
Les principaux effets secondaires de cette intervention sont :
- le reflux gastrique (remontées acides dans la partie inférieure de l’œsophage) : un traitement anti-acide sera instauré d’emblée après la chirurgie;
- une possible dilatation de l’estomac qui pourra être évitée en respectant les consignes diététiques post-opératoires;
- d’éventuels problèmes de constipation qui seront également systématiquement pris en charge.
Parmi les complications sévères rencontrées juste après l’opération, on compte :
- la fistule : il s’agit d’une fuite de liquide digestif au niveau de la ligne d’agrafage nécessitant généralement la réintervention chirurgicale dans les vingt-quatre ou vingt-huit premières heures;
- les hémorragies digestives.
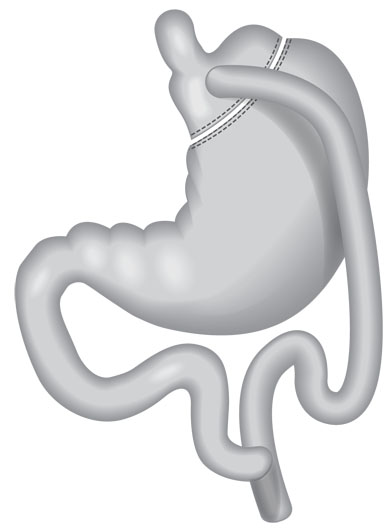
Le bypass
Durée de l’intervention : environ deux à trois heures.
Le bypass consiste à réduire le volume de l’estomac à environ 100 à 150 ml et à le relier à la partie moyenne de l’intestin (jéjunum) de manière à limiter le transit intestinal des aliments. Ceci va aider le patient à limiter ses quantités de nourritures, sa sensation de faim et également l’absorption des nutriments. Les conséquences sont les mêmes que pour la sleeve au niveau de la quantité des aliments ingérés. Cependant, en court-circuitant une grande partie de l’estomac et le début de l’intestin grêle, il y a aussi davantage de risques de carence en vitamines et minéraux, notamment en fer, en calcium et en vitamines B9, B12 et D. Les aliments arrivent plus vite (ils n’ont pas le temps d’être imprégnés des enzymes digestives et d’être absorbés) et plus « bas » dans le tube digestif (au niveau du jéjunum, la deuxième partie de l’intestin grêle). Ils évitent donc une partie de l’intestin qui sert à absorber les nutriments, ce qui peut engendrer des carences. D’où l’obligation de suivi et la prise quotidienne quasi à vie de compléments en vitamines et minéraux, indispensables à un bon fonctionnement de l’organisme.
Les principales conséquences sont donc les carences nutritionnelles et la constipation (selon le cas et la longueur d’intestin court-circuité, le transit peut être plutôt accéléré). Mais la plus connue des complications est le dumping syndrome (DS), une sensation de malaise hypoglycémique (palpitations, maux de tête, nausées, sensation d’être dans du coton, sueurs froides…) se produisant quinze à trente minutes après le repas. Elle est liée à l’arrivée massive d’aliments dans l’intestin, surtout les aliments sucrés et gras. Tous les patients ayant un bypass ne présentent pas ce problème. Il est fonction des réactions physiologiques de chacun. Les solutions pour empêcher le DS consistent à manger très lentement et à supprimer les desserts sucrés ainsi que les aliments très gras.
Parmi les complications sévères en post-opératoire, on compte, comme pour la sleeve, les fistules et les hémorragies digestives.
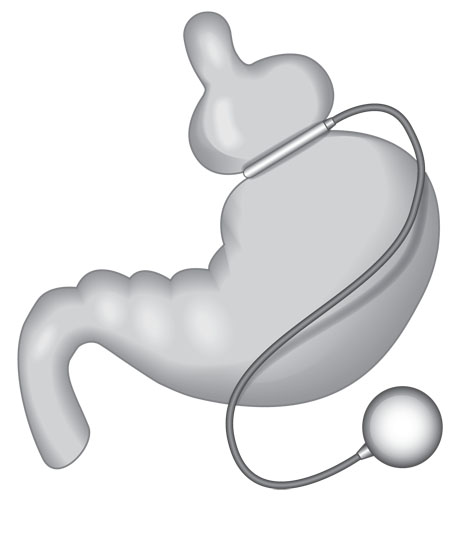
L’anneau gastrique
Durée de l’intervention : trente minutes à une heure.
Cette intervention est de moins en moins pratiquée car son efficacité est maintenant remise en cause. Certains patients cependant la réclament car elle est réversible. Ce sont des personnes souvent jeunes (moins de 25 ans) et/ou qui craignent le côté définitif de la sleeve ou du bypass. Il faut savoir aussi que c’est demandé par des femmes qui choisissent de se faire opérer afin de retrouver leur fertilité et tomber enceintes rapidement. Le chirurgien peut desserrer l’anneau lorsque la grossesse est commencée. Une sleeve ou un bypass nécessitent idéalement un délai de dix-huit mois avant d’envisager une grossesse, à cause des carences fréquentes qui doivent être traitées et de la perte de poids qui doit se stabiliser.
L’anneau est une technique restrictive qui consiste à placer un anneau ajustable autour de la partie haute de l’estomac : en créant une poche secondaire, on diminue la quantité d’aliments ingérés et on ralentit leur passage dans le reste de l’estomac. La satiété (moment ou l’on stoppe sa prise alimentaire) est donc rapidement atteinte. La particularité de cette intervention est donc de pouvoir régler le diamètre de l’anneau pour serrer ou desserrer l’estomac, grâce à un boîtier relié à celui-ci et placé sous la peau, généralement au niveau du flanc gauche. Le réglage de l’anneau est réalisé par le chirurgien, à distance de l’opération, sous contrôle radiologique, en injectant ou en aspirant du liquide physiologique à partir du boîtier.
Notez aussi qu’en cas de période de stress, d’angoisse, l’anneau devient comme un « nœud sur l’estomac », obligeant à sauter certains repas, provoquant des vomissements. Il faut alors le desserrer un peu, quitte à le regonfler plus tard.
Il peut y avoir aussi une ulcération de la muqueuse au contact de l’anneau amenant progressivement à la « migration » de celui-ci à l’intérieur de l’estomac et obligeant à une ablation cœlioscopique. L’anneau glisse donc sur la paroi de l’estomac, rentre à l’intérieur par érosion et cela nécessite une opération en urgence pour le retirer.
Il faut savoir que le pourcentage de réintervention pour complications est loin d’être négligeable. Au bout de quelques années et si l’anneau n’est pas efficace (ce qui arrive fréquemment), il devient même nécessaire de le retirer et d’envisager d’emblée une chirurgie bariatrique secondaire (sleeve ou bypass) ou, si l’estomac est trop « abîmé » par l’anneau, d’attendre quelques mois.